Nonostante l’intervento di rimozione della cataratta sia una delle procedure più sicure e più eseguite al giorno d’oggi, alcuni pazienti possono non conseguire gli eccellenti risultati postoperatori attesi per lo sviluppo di una complicanza chiamata edema maculare cistoide (CME).
Il CME fu riportato per la prima volta da Irvine nel 1953 e dimostrato angiograficamente da Gass e Norton nel 1966, prendendo così il nome di Sindrome di Irvine-Gass. Normalmente il CME compare entro i 4 mesi dall’intervento di cataratta in forma acuta, se si manifesta dopo i 4 mesi viene considerato a insorgenza tardiva, se permane più di 6 mesi è classificato come cronico.
Questa indesiderata complicanza può presentarsi anche a seguito di chirurgie non complicate ma in particolare con la compresenza di altre patologie oculari, in chirurgie complicate o e in pazienti affetti da uveite o retinopatia diabetica.
Nel corso degli anni la continua evoluzione delle tecniche chirurgiche ha reso questo intervento minimamente invasivo riducendo significativamente l’incidenza del CME. Ciononostante, ancora oggi, numerosi fattori concorrono al suo sviluppo a seguito della chirurgia della cataratta: la tossicità della luce, la presenza di una trazione vitreo maculare, i mediatori infiammatori, l’uso di farmaci adrenergici, l’età, la perdita di vitreo, l’integrità della capsula posteriore, l’ipertensione e il diabete.
Qui di seguito analizziamo brevemente questi fattori.
Sebbene sia stato originariamente supposto che la luce del microscopio operatorio avesse una certa tossicità e potesse contribuire al CME, uno studio prospettico randomizzato in realtà non ha concretamente supportato questa ipotesi.
L’età è un altro fattore che va primariamente considerato, in quanto esiste con certezza una correlazione positiva tra l’aumento degli anni dei pazienti e un incremento dell’incidenza del CME.
I cambiamenti che si verificano nel corpo vitreo durante l’intervento chirurgico sono un altro potenziale meccanismo patogeno, dal momento che è stato dimostrato che la perdita di vitreo durante l’intervento aumenta la prevalenza del CME del 10-20%.
L’incarcerazione iridea, i traumi iridei, la rottura della capsula posteriore del cristallino, la dislocazione della lente intraoculare (IOL) e la persistenza di frammenti residui del cristallino naturale all’interno dell’occhio rappresentano complicanze capaci di indurre una possibille comparsa del CME.
Esiste poi un aumento dell’incidenza di CME associata alle prostaglandine determinata da un aumento della rottura della barriera emato-acquosa e all’attività infiammatoria.
In definitiva, l’infiammazione è considerata il maggior fattore di rischio nello sviluppo di un CME post-operatorio. E’ probabile che dopo l’intervento i mediatori dell’infiammazione (prostaglandine, citochine e altri fattori di permeabilità vascolare) vengano rilasciati dal segmento anteriore dell’occhio e diffusi attraverso la cavità vitreale fino alla retina, stimolando la rottura della barriera ematoretinica (Blood-Retinal Barrier, BRB) e la successiva fuoriuscita di liquidi attraverso le pareti dei vasi retinici e l’epitelio pigmentato retinico (RPE) nei tessuti retinici perifoveali con conseguente sviluppo di edema maculare.
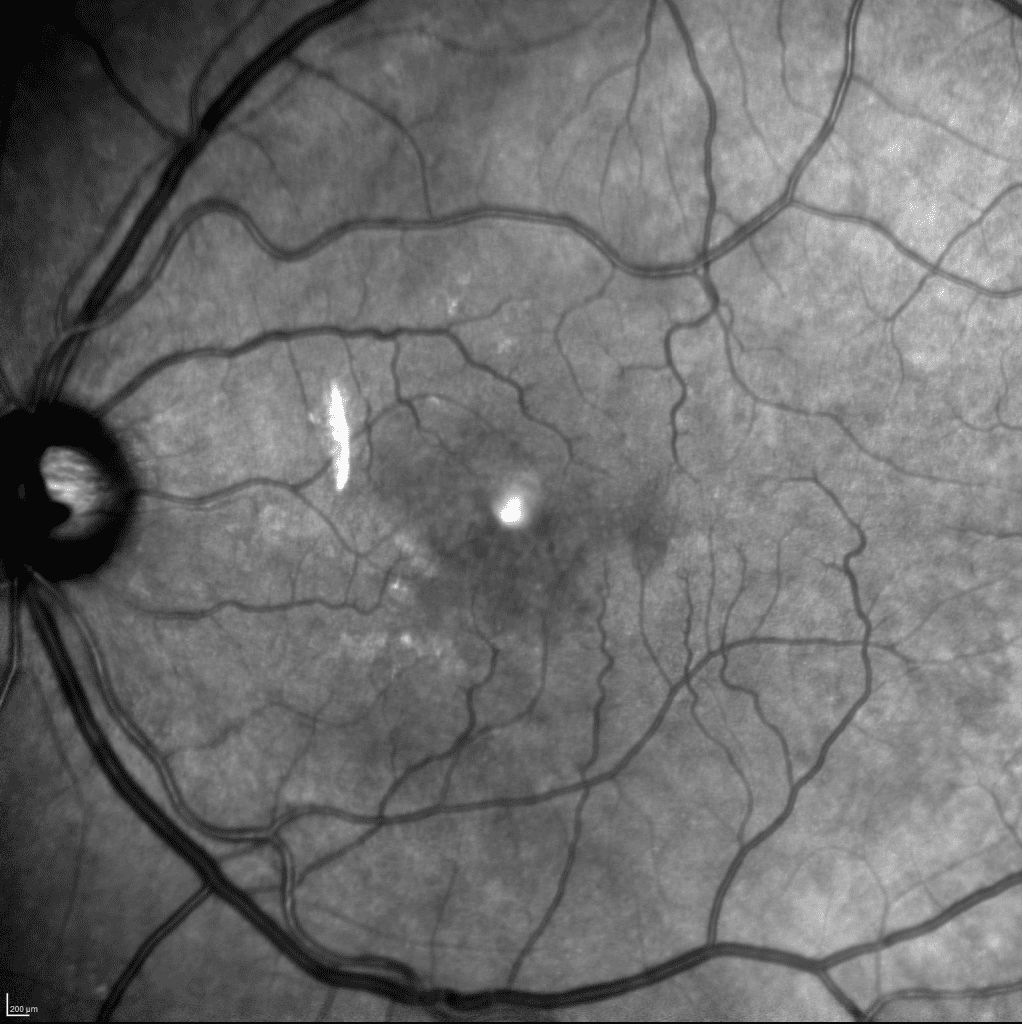
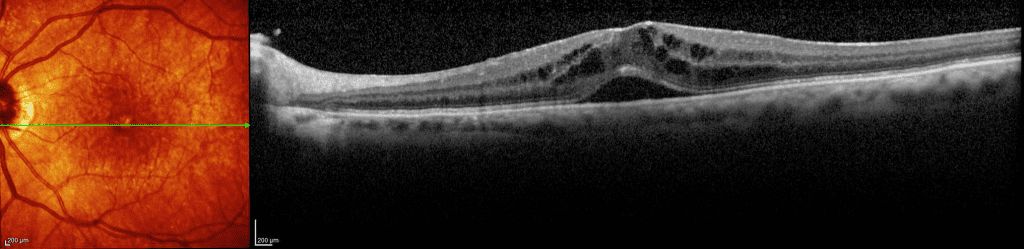
Il CME viene diagnosticato con la biomicroscopia, la tomografia a coerenza ottica (OCT) o e l’Angiografia a fluorescenza (FA). E’ caratterizzato dalla presenza di spazi cistici nello strato nucleare esterno con colorazione giallastra nella zona perifoveale e la scomparsa della fisiologica depressione foveale con ispessimento retinico. Nelle fasi iniziali della FA si evidenziano dilatazione capillare, leakage dai capillari perifoveali e iperfluorescenza della macula e del disco ottico, nelle fasi tardive si arriva a un pattern a “petalo di fiore”.
Nel CME grave, gli spazi cistici, che si estendono al di fuori della regione perifoveale, possono avere nella FA un aspetto “a nido d’ape” proporzionale alla loro estensione e consistenza.
In forma precauzionale, nei pazienti potenzialmente a rischio, è consigliato l’uso di farmaci antinfiammatori non steroidei (FANS) prima dell’intervento e la combinazione di steroidi e FANS nel post operatorio per ridurre l’incidenza del CME.
Nel 90% dei pazienti con edema maculare insorto dopo l’intervento di cataratta si ha già in alcune settimane una risoluzione spontanea con ripristino dell’acuità visiva.
In assenza di essa, la prescrizione di corticosteroidi topici e agenti antinfiammatori non steroidei può aiutarne la risoluzione, che talora può perdurare fino a 6 mesi, bloccando il rilascio di mediatori dell’infiammazione nel segmento anteriore.
I corticosteroidi sono molto efficaci, ma poiché in alcuni pazienti “sensibili” portano ad un rialzo della pressione intraoculare (IOP) devono essere usasti con particolare cautela e monitorando almeno ogni 2 settimane la IOP.
Nel caso in cui il paziente non dovesse rispondere alla terapia topica, dovrà essere sottoposto ad iniezioni intravitreali di anti-VEGF (Vascular Endothelial Growth Factor), molecole che agiscono sulle cellule endoteliali dei vasi riducendo la permeabilità vascolare e inibendo il VEGF, o ad un impianto con corticosteroidi a lento rilascio che incrementano l’attivazione di geni antinfiammatori, riducendo la sintesi del VEGF e inibendo la permeabilità vascolare.
Nei pazienti in cui durante l’intervento di cataratta si è verificata una incarcerazione del vitreo,La la vitreolisi con il laser YAG ha mostrato effetti estremamente positivi, specialmente con i laser di ultima generazione che emettono energia radiante con impulsi nell’ordine dei miliardesimi di secondi. In alcuni pazienti, particolarmente refrattari alle terapie farmacologiche o laser applicate, può essere necessario effettuare un intervento chirurgico di vitrectomia che consente di rimuovere delicatamente e completamente le aderenze vitreali altrimenti non raggiungibili e gli stessi mediatori dell’infiammazione permettendo allo stesso tempo e un migliore accesso dei farmaci topici al polo posteriore.
Oggigiorno esistono una varietà di mezzi terapeutici per trattare e risolvere l’edema maculare cistoide (CME). Condizione essenziale per il raggiungimento del successo terapeutico è che la diagnosi sia precoce e che vengano considerate tutte le terapie attualmente disponibili, diversificate da paziente a paziente, nell’ambito di una “medicina personalizzata” applicata all’oftalmologia.

