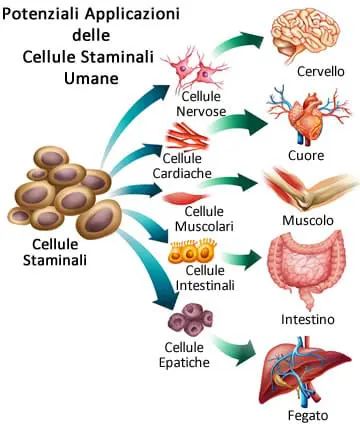
Questo approccio ha tenuto conto del fatto che la progressione della AMD inizia con la degenerazione dell’epitelio pigmentato retinico e della sottostante membrana di Bruch e solo successivamente prosegue con la perdita dei fotorecettori e il danneggiamento della coroide. L’epitelio pigmentato retinico è un tessuto fondamentale per la funzionalità visiva in quanto nutre e sostiene i fotorecettori, pertanto il rimpiazzamento dell’epitelio pigmentato retinico danneggiato con un tessuto nuovo e sano potrebbe ripristinare la funzionalità visiva.
Il corretto posizionamento del patch nello spazio sotto-retinico è stato monitorato mediante biomicroscopia stereo, fotografia del fondo oculare e tomografia a coerenza ottica Spectral Domain (SD-OCT).
In seguito i ricercatori hanno seguito i pazienti al fine di verificare la sicurezza dell’impianto dei patches, la percentuale d’insorgenza e la gravità di eventuali eventi avversi e l’eventuale miglioramento dell’acuità visiva negli occhi trattati.
Lo studio ha dimostrato che l’impianto del patch è una procedura sicura, infatti si sono verificati solo tre eventi avversi, di cui solo uno direttamente collegato alla procedura di impianto del patch e consistente in un distacco di retina subito gestito chirurgicamente con successo. Gli altri due eventi avversi erano correlati all’utilizzo di immunosoppressori: il prednisone somministrato per via orale prima dell’intervento ha alterato il controllo della glicemia in un paziente diabetico, mentre l’impianto di un dispositivo a lento rilascio di cortisone all’interno della cavità vitreale ha determinato un problema in un altro paziente. Anche questi eventi avversi sono stati gestiti efficacemente con apposite terapie.
Oltre alla sicurezza della procedura, lo studio ha dimostrato la sopravvivenza del patch e delle cellule di epitelio pigmentato retinico in vivo a 12 mesi dall’impianto, con l’evidenza che le cellule trapiantate si erano integrate al’epitelio pigmentato retinico nativo mostrando anche segni di attività cellulare (fagocitosi). Non vi è stata alcuna evidenza di trasformazione neoplastica.
In due pazienti si è potuto inoltre evidenziare un miglioramento dell’acuità visiva misurata sulla tabella EDTRS (Early Treatment Diabetic Retinopathy Study): da 10 a 39 lettere in un caso e da 8 a 29 lettere nel secondo caso. In entrambi i casi la fissazione visiva era centrata sul patch e la visione comprendeva anche l’area del patch stesso. L’analisi elettroretinografica (ERG) ha mostrato una leggera diminuzione della funzionalità dei fotorecettori a 6 mesi dall’impianto, con conseguente alterazione dell’elettroculografia (EOG). La funzionalità dei fotorecettori è rimasta alterata in un paziente ma è stata recuperata nell’altro paziente nell’arco dei 12 mesi di follow-up. In nessun caso è stato necessario effettuare una terapia iniettiva con anti-VEGF.
L’occhio è particolarmente adatto per l’applicazione di terapie basate sull’utilizzo di cellule staminali, poiché rappresenta un compartimento separato dal resto del corpo grazie alla presenza della barriera emato-oftalmica, per questo motivo le cellule staminali trapiantate non solo rimangono confinate all’interno dell’occhio, ma possono anche essere monitorate e, in caso di fenomeni neoplastici, distrutte. Inoltre le reazioni di rigetto possono essere prevenute effettuando immunosoppressione a livello locale, solo all’interno dell’occhio, senza dover intervenire a livello sistemico.
Questo studio ha dimostrato la realizzabilità di un patch costituito da uno strato di cellule di epitelio pigmentato retinico derivate da cellule embrionali umane, la sicurezza dell’impianto del patch nello spazio sottoretinico in termini di assenza di tossicità e la sopravvivenza del patch e delle cellule di epitelio pigmentato retinico a 12 mesi dall’impianto unicamente grazie a immunosoppressione locale.
Il miglioramento visivo ottenuto con questa nuova tecnica potrebbe risiedere nel fatto che le cellule di epitelio pigmentato retinico impiantate sono cellule nuove, giovani, contrariamente a quelle del paziente, che solitamente presenta un’età superiore ai 60 anni. Inoltre le cellule derivate dalle staminali non presentano una predisposizione genetica a sviluppare la AMD né una predisposizione determinata dall’esposizione a fattori di rischio (fumo, radiazioni UV etc.). A causa dell’assenza di pazienti utilizzati come controllo (sham), gli autori non possono escludere che il miglioramento visivo possa essere dovuto al solo trapianto o ad una inintenzionale rimozione della membrana neovascolare sottocoroideale, però la concomitanza della presenza del patch, della sopravvivenza delle cellule dell’RPE derivate dalle staminali, della presenza e funzionalità di fotorecettori, della sensibilità retinica e della perfusione coroideale suggeriscono che il miglioramento sia dovuto all’impianto del patch.
I 12 mesi di follow-up dello studio sono sufficienti per determinare la sicurezza della procedura e la sopravvivenza delle cellule nel tempo ma non per definire la pericolosità della teratogenicità tardiva, per questo motivo i pazienti saranno monitorati per ulteriori 5 anni.
Riteniamo di poter affermare che, con tutti i limiti di una tecnica allo stadio iniziale, questo nuovo approccio terapeutico rappresenti un punto di inizio molto incoraggiante e una pietra miliare in oftalmologia per quanto riguarda la terapia cellulare basata su cellule staminali, pertanto seguiremo con vivo interesse gli sviluppi futuri di questa linea di ricerca con l’augurio che essa possa presto offrire una cura concreta ai milioni di persone affette da AMD e da altre patologie degenerative della retina.
Il miglioramento visivo ottenuto con questa nuova tecnica potrebbe risiedere nel fatto che le cellule di epitelio pigmentato retinico impiantate sono cellule nuove, giovani, contrariamente a quelle del paziente, che solitamente presenta un’età superiore ai 60 anni. Inoltre le cellule derivate dalle staminali non presentano una predisposizione genetica a sviluppare la AMD né una predisposizione determinata dall’esposizione a fattori di rischio (fumo, radiazioni UV etc.). A causa dell’assenza di pazienti utilizzati come controllo (sham), gli autori non possono escludere che il miglioramento visivo possa essere dovuto al solo trapianto o ad una inintenzionale rimozione della membrana neovascolare sottocoroideale, però la concomitanza della presenza del patch, della sopravvivenza delle cellule dell’RPE derivate dalle staminali, della presenza e funzionalità di fotorecettori, della sensibilità retinica e della perfusione coroideale suggeriscono che il miglioramento sia dovuto all’impianto del patch.
I 12 mesi di follow-up dello studio sono sufficienti per determinare la sicurezza della procedura e la sopravvivenza delle cellule nel tempo ma non per definire la pericolosità della teratogenicità tardiva, per questo motivo i pazienti saranno monitorati per ulteriori 5 anni.
Riteniamo di poter affermare che, con tutti i limiti di una tecnica allo stadio iniziale, questo nuovo approccio terapeutico rappresenti un punto di inizio molto incoraggiante e una pietra miliare in oftalmologia per quanto riguarda la terapia cellulare basata su cellule staminali, pertanto seguiremo con vivo interesse gli sviluppi futuri di questa linea di ricerca con l’augurio che essa possa presto offrire una cura concreta ai milioni di persone affette da AMD e da altre patologie degenerative della retina.


