Indice
La cataratta è una patologia oculare caratterizzata dall’opacizzazione del cristallino, essa è solitamente una condizione correlata all’invecchiamento, ma può insorgere a qualsiasi età a seguito all’utilizzo prolungato di cortisonici e in questo caso si parla di cataratta da cortisone.
I cortisonici appartengono al grande gruppo di composti chimici chiamati composti steroidei, o più semplicemente steroidi, presenti sia negli animali che nei vegetali, dove rivestono funzioni biologiche di fondamentale importanza. Il cortisonico più comune in natura è il cortisolo (o idrocortisone), da cui derivano il cortisone e il corticosterone. I cortisonici sono potenti agenti antinfiammatori e immunosoppressivi, sono i farmaci d’elezione per contrastare le infiammazioni gravi (ad es. nel caso dell’artrosi reumatoide) e per inibire le reazioni di rigetto nei pazienti che hanno subito un trapianto d’organo.
Inoltre, essi rappresentano dei veri e propri salvavita in diverse situazioni, come ad esempio nel caso dello shock anafilattico o dell’asma bronchiale.
In campo oculistico, l’effetto collaterale più comune e noto dato dall’utilizzo dei cortisonici – in particolare il cortisone, il desametasone e il prednisone – è lo sviluppo della cataratta sottocapsulare posteriore (PSC). La correlazione tra l’utilizzo prolungato di cortisonici e la formazione della PSC è nota già dagli anni ‘60 ed è valida non solo per gli steroidi somministrati per via sistemica, ma anche per quelli assunti per via topica (colliri e pomate) e per inalatoria (spray nasali, aerosol).
Esiste un “effetto dose- tempo” tra l’utilizzo di cortisonici e l’insorgenza della cataratta: più è alta la dose e prolungata la cura, più si alza la probabilità d’insorgenza della cataratta. L’effetto d’induzione della PSC sui bambini è più veloce, anche a dosaggi minori. Secondo molti ricercatori, oltre all’effetto dose va considerata anche la suscettibilità individuale, dovuta molto probabilmente a fattori genetici. Ad ogni modo, l’effetto dose dei cortisonici pone una problematica alla quale i medici devono prestare molta attenzione quando prescrivono cure a base di cortisonici ai loro pazienti, soprattutto in vista di una cura prolungata nel tempo.
Data l’esistenza di una suscettibilità individuale allo stesso farmaco e di una suscettibilità diversa di uno stesso individuo a farmaci diversi, non è possibile fare una previsione sul se e sul quando la somministrazione di cortisonici darà origine a una cataratta, quindi è sempre opportuno che un paziente sotto cura steroidea si sottoponga a visite oculistiche regolari per monitorare lo stato di salute del cristallino.
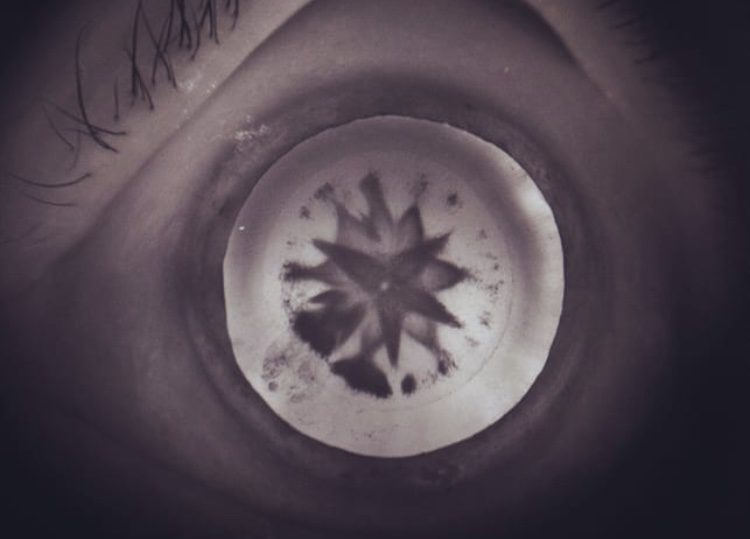
La cataratta da cortisone è solitamente bilaterale e progredisce piuttosto velocemente. Quando la visione risulta talmente offuscata da rendere difficile, se non addirittura pericoloso, lo svolgimento delle normali attività quotidiane – come ad esempio scendere le scale o guidare l’auto – è necessario togliere chirurgicamente la cataratta. È importante non indugiare troppo a lungo, poiché man mano che il cristallino si opacizza, esso diventa particolarmente duro e ciò può causare l’insorgenza di complicanze durante l’intervento.
Diagnosi
Quando si sviluppa la cataratta da cortisone l’opacizzazione del cristallino rende la visione annebbiata e, a seconda dell’entità e della localizzazione dell’opacizzazione, si possono avere impedimenti visivi anche molto significativi. Oltre alla visione annebbiata, altri sintomi tipici della cataratta sono: visione sbiadita, percezione alterata dei colori, perdita di contrasto, aumentata sensibilità alla luce, abbagliamento, difficoltà nella visione notturna, necessità di maggiore illuminazione durante la lettura, visione sdoppiata.
Gli esami strumentali necessari durante una visita oculistica approfondita per diagnosticare ed in caso stabilire il giusto momento in cui sottoporsi all’intervento chirurgico di cataratta sono: lo IOL Master che fornisce vari parametri anatomici come la lunghezza del bulbo oculare e la profondità della camera anteriore (cioè la distanza tra cornea e cristallino), nella quale si dovrà accedere con gli strumenti chirurgici durante l’intervento, la Pentacam (topografia, pachimetria e biometria no-contact) che misura lo spessore, la curvatura della cornea e la struttura anatomica angolare, l’ecografia A-Scan che serve a valutare la grandezza e la durezza del cristallino, la tomografia a coerenza ottica (OCT) ad alta risoluzione che analizza ogni singolo strato retinico per vedere che non ci siano patologie retiniche prima dell’intervento chirurgico, che potrebbero complicarsi per un effetto infiammatorio legato alla sua esecuzione nel periodo post operatorio, ed infine l’ecografia B-Scan che mostra se il cristallino è ben posizionato e adeso per tutti i sui 360° all’apparato sospensore (zonula) del corpo ciliare e se non esistono al momento dell’intervento trazioni vitreo retiniche tali da costituire un fattore di rischio accessorio.
Trattamento
Grazie al continuo avanzamento delle tecnologie, la perdita della visione causata dalla cataratta è oggigiorno facilmente reversibile grazie ad un intervento chirurgico eseguito con il laser (femtolaser) o gli ultrasuoni (facoemulsificazione) che prevede l’asportazione del cristallino opacizzato e la sua sostituzione con un cristallino artificiale (IOL) perfettamente trasparente. È opportuno evitare che la cataratta evolva a un punto tale da determinare cecità; essa deve essere eliminata non appena comincia ad interferire con il normale svolgimento delle attività quotidiane e lavorative. E’ sempre consigliabile non aspettare che la cataratta arrivi allo stadio più evoluto anche perché, man mano che l’opacizzazione aumenta, il cristallino acquisisce una durezza particolarmente elevata e ciò può impedire l’utilizzo di tecniche di ultima generazione e favorire l’insorgenza di complicanze durante l’esecuzione chirurgico.
L’intervento di cataratta viene effettuato in modalità ambulatoriale, dura pochi minuti (solitamente 10-15 minuti) e la sua esecuzione è minimamente invasiva e assolutamente indolore; esistono vari tipi di anestesia: noi consigliamo una “blended anesthesia”, che consiste nella somministrazione di colliri anestetici locali e in una blanda sedazione intravenosa che viene regolata di volta in volta in funzione dello stato di ansia del paziente. Il post-operatorio è privo di particolari fastidi ed è piuttosto breve (pochi giorni). L’intervento di cataratta dà eccellenti risultati, ripristinando nella stragrande maggioranza dei casi una visione perfettamente nitida. Si ha inoltre la possibilità durante la visita oculistica preoperatoria, dopo aver eseguito tutti gli esami strumentali necessari all’intervento di cataratta, di correggere anche grandi difetti refrattivi (come miopia, ipermetropia, astigmatismo o presbiopia), impiantando differenti tipi di cristallini artificiali (IOL) a seconda delle esigenze evidenziate dal paziente (lenti gialle, toriche o multifocali).
Le controindicazioni sono davvero molto rare, ma è bene tener presente che il rischio di complicanze o di esiti meno soddisfacenti è possibile specie nei pazienti affetti da gravi patologie a carico della cornea, della retina o del nervo ottico; per questo motivo, prima di sottoporsi all’intervento di cataratta, è molto importante richiedere una visita oculistica approfondita e valutare insieme al proprio oculista come ottenere il massimo beneficio dell’intervento minimizzando il rischio di effetti collaterali.
Patologia e trattamento in video
Hai bisogno di altre informazioni?
Non esitare a contattarmi per qualsiasi dubbio o chiarimento. Valuterò la tua problematica e sarà premura mia e del mio staff risponderti il più velocemente possibile.




